ALARA:如何减少 PCNL穿刺的辐射暴露
X线电离是泌尿外科诊断、术前计划和术后随访的一个组成部分。因此,住院医师和执业泌尿科医生应具备有关辐射安全实践和减轻辐射暴露(RE)策略的认识和知识。在本章中,我们重点介绍了患者和泌尿科医生中与辐射暴露相关的重要方面。我们已经阐明了辐射暴露的影响,泌尿科医生对ALARA的认识,使用的防护装备,诊断和随访患者的替代方式,包括儿科和孕妇以及减少术中辐射暴露的不同技术。我们还强调了改善临床治理的基本因素和改善辐射安全文化的策略。
4,1 介绍
4.1.1 患者辐射暴露
最近发表的文献显示,肾结石疾病的发病率呈指数级上升。X线是泌尿外科诊断、术前计划和术后随访的一个组成部分。因此,住院医师和执业泌尿科医生应该对辐射安全实践和减轻辐射暴露(RE)的策略有意识和知识。联合国原子辐射影响科学委员会(UNSCEAR)[ 3 ]根据“集体剂量”定义了公众的风险。集体剂量的定义是“暴露个体数量及其平均有效剂量的乘积”。在美国,每年进行近4亿次诊断性医疗X射线检查。据估计,每年的个体和集体有效剂量分别为0.5 mSv和130,000 mSv。印度的一项研究表明,2010年,诊断放射学每年接受的集体剂量为47.3 mSv(1.23 mSv/患者)。国际辐射防护委员会(辐射防护委员会)发布了关于医疗保健人员职业暴露的RE年度限值的指南。没有针对患者相关 RE 的指南。根据文献,很少有单中心研究评估患者的辐射暴露。
4.1.2 医疗保健专业人员的辐射暴露
根据ICRP制定的指导方针, 20 mSv是医护人员的年度安全限值 ,最长期限为5年。因此,在5年内总共100 mSv被认为在可接受的范围内。文献表明,泌尿科医生受到屏蔽的保护,接受的剂量不到总散射剂量的1%。
4.1.3 泌尿科医生的辐射暴露
操作者服用的辐射剂量的一个重要来源是来自患者的辐射。Sahin等人观察到, 泌尿科医生手、脚、头颈部区域的辐射暴露分别为0.021 mSv、0.003 mSv和小于0.1 mSv] 。Majidpour等人报告称,泌尿科医生头部、眼睛、手部和足部的辐射暴露分别为0.47 μGy、0.04 μGy、0.21 μGy和4.1 μGy(1微粒= 0.001毫西弗)[ 13 ]。这些研究的平均透视时间范围为2.5分钟至12分钟。总体而言,观察到辐射暴露随着透视时间的增加而减少。在另一项德国研究中,作者报告了在各种手术过程中由前额和环形剂量计记录的RE平均值。前额剂量计结果显示,输尿管支架置换术(USC)和输尿管支架置入术(USP)、经皮支架置换术(PCS)、经皮肾镜取石术(PCNL)和输尿管镜(URS)期间,平均RE分别为0.04 mSv、0.03 mSv、0.18 mSv和0.1 mSv。而环形剂量计在USC,USP,PSC,URS和PCNL期间分别显示0.1 mSv,0.2 mSv,0.2 mSv,0.1 mSv和4.3 mSv的平均值[ 14 ]。即使对于每年50例此类病例的平均筛查时间为10分钟,外科医生也将获得不到年度剂量限制的2%(10 mGy)。假设估计误差高达100%,辐射暴露不太可能增加到年剂量限值的4%以上。因此,接受的年剂量远低于电离辐射确定性效应的阈值剂量。因此,外科医生和协助此类放疗操作的工作人员的剂量较低,不应接近监管剂量限制[ 15 ]。
4.1.4 泌尿科医生对ALARA和辐射暴露的认识
由于缺乏对ALARARE原则的认识和知识,居民和执业泌尿科医生的RE增加风险是一个因素[ 16 ]。简单的做法,例如使图像增强器靠近患者并最大化X射线管与患者之间的距离,可以大大减少辐射暴露(图 4.1 )和使用准直以避免X射线束的散射(图 4.2 )。Arslanoglu等人显示,近70%-97%的泌尿科医生在诊断过程中低估了患者的RE[ 17 ]。Friedman等人通过在线调查证明了受训人员在辐射安全知识方面的空白。调查显示,88%的受训者充分实践了ALARA原则,但超过三分之二的学员没有使用剂量计,只有略高于50%的受训者接受了适当的辐射安全培训[ 16 ]。该调查的结果揭示了这样一个事实,即在对泌尿科住院医师进行辐射安全教育方面仍有改进的余地[。
图 4.1
显示图像增强器的理想间距以及X射线管与患者之间的距离,以减少辐射暴露
图 4.2
使用准直以避免X射线束的散射
4,2 放射线在泌尿外科的应用及其有效剂量
首要任务是需要准确、可及且具有成本效益的放射影像学影像学检查方法,以帮助肾结石的诊断、治疗计划和监测反应[ 18 ]。其中一个主要问题是复发性结石形成者之间的累积剂量暴露。考虑到这一点,已经实施了各种更新和替代方式作为第一线成像[ 19 ]。表 4.1 中提到了各种诊断和介入影像学检查方式的有效辐射剂量[ 20 ]。
表4.1 诊断和介入方式的有效剂量
4.2.1 诊断方式
X射线库布
早期,疑似肾结石患者的首选影像学检查方式是 X 线 X 线 KUB 平片。X射线KUB的敏感性和特异性分别为59%和71%[ 21 ]。部分由于敏感性低,X线平片的其他缺点是无法检测到透射线可透的结石,以及由于上覆的肠气阴影导致图像质量差[ 21 ]。与其他方式(有效辐射剂量为0.2–0.7 mSv)相比,唯一的优势包括易获得、低成本和低RE。
静脉尿路造影
与KUB相比,IVU的额外优势是能够描绘解剖结构,并提供有关肾脏功能的想法。与普通放射成像(0.7-3.7 mSv)相比,有效辐射剂量更高。这也取决于拍摄的胶片数量[ 23 ]。IVU的局限性在于它可能更耗时,并且需要训练有素的人员技术人员来执行它。造影剂引起的肾病和造影剂引起的过敏反应的风险也持续存在。
计算机断层扫描
CT 有助于结石的诊断以及术前计划。根据美国泌尿外科协会和腔内泌尿外科学会结石手术治疗指南,在对儿童和成人进行PCNL之前,应进行无造影剂CT(NCCT)[ 24 ]。它还建议NCCT帮助决定ESWL和URS之间的介入手术[ 25 ]。评估PCNL手术复杂性的各种结石评分系统也需要NCCT作为术前影像学检查[ 26 , 27 ]。一个主要缺点是辐射暴露和手术成本增加[ 23 ]。低剂量(LDCT)或超低剂量CT(ULDCT)是标准CT的适当替代方案,以克服RE增加的缺点。研究表明,剂量可减少56%,但LDCT的敏感性和特异性保持不变,观察者内和观察者之间的差异最小[ 28 , 29 ]。因此,它现在是诊断尿石症的首选影像学检查。它也是随访病例的首选,尤其是复发性肾结石患者[ 30 ]。
4.2.2 介入方式
透视
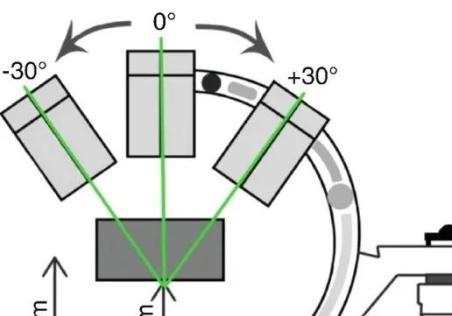
透视检查是用于治疗尿石症的各种介入手术(如URS,SWL和PCNL)的组成部分。在PCNL期间有多种技术可以实现完美的穿刺,最常见的一种是Bulls眼技术,该技术需要在穿刺过程中将C臂定位在0°和30°位置(图 4.3 )。经过验证的模型用于量化接受URS和PCNL的患者的RE[ 31 , 32 ]。表 4.1 中提到了URS、SWL和PCNL的平均有效剂量暴露[ 20 ]。本章稍后将讨论有关在这些程序中减少辐射暴露的方法的详细信息。
图 4.3
PCNL手术过程中C臂位置在0°和30°,以帮助PCNL穿刺的牛眼技术
4.2.3 较新的技术
数字断层合成 (DT)
它是通过去除覆盖的肠气阴影来重建X射线图像。这提高了整体图像质量[ 30 ]。各种研究表明,当与DT结合使用时,IVP中的辐射暴露剂量会减少,因为完成手术所需的时间更少。此外,与低剂量CT相比,DT的辐射暴露较低。
4,3 国家组织设定的辐射暴露职业限值
辐射防委会规定了特定器官允许的辐射照射限值。这些值只能在暴露于辐射时而不是整个身体的特定器官中使用,这些剂量限值总结在表 4.2 [ 6 ]中。印度原子能管理委员会(AERB)也规定了辐射暴露剂量限制,这些限制符合辐射防委会的建议。根据AERB,“除非实践对暴露的个人或社会产生足够的利益以抵消其可能造成的辐射危害,否则不应授权任何实践或实践中的来源;也就是说:除非考虑到社会、经济和其他相关因素,否则这种做法是合理的“。
表4.2 根据辐射防委会2007年提出的剂量限制建议
4,4 辐射暴露增加的影响
4.4.1 确定性效应
确定性效应是细胞杀伤的结果。白内障的形成是这一规则的例外[ 36 ]。这些影响仅在超过一定剂量阈值时才发生。低于该剂量限值未观察到任何效果,而严重程度随着剂量增加而增加超过阈值。剂量的递送方式也起着重要作用。在较长的一段时间内,大剂量单次暴露比小剂量暴露更有害。在剂量约为2 Gy时,发生辐射病,而骨髓抑制发生在剂量范围1-10 Gy时[ 37 , 38 ]。单次暴露 2 Gy 后,如果辐射暴露是违规行为,则白内障形成的风险增加。在5-20 Gy时,小肠细胞受到影响,超过10 Gy的急性剂量可能由于胃肠道损伤而引起内部出血。中枢神经系统在 20-50 Gy 剂量下受累,脑血管综合征在 100 Gy 时发生。放射线严重程度可以通过注意淋巴细胞计数的减少来评估。淋巴细胞计数可用作生物放射剂量计。
4.4.2 随机效应
癌症诱导是RE引起的最突出的随机效应之一。与确定性效应不同,在这种情况下没有阈值限制,严重程度与剂量无关[ 39 ]。随机效应也可见于卒中、呼吸道、心脏和胃肠道疾病,剂量水平高于1 Sv。
4,5 影响泌尿科医生辐射暴露增加的因素
已经研究了多种因素,如肥胖,结石数量,大小,位置,Hounsfield单位(HU)和手术因素,如手术的侧面,通路技术,多个尿路和手术时间,以评估它们对泌尿科医生辐射暴露(RE)的影响。Balaji等人[ 40 ]表明,多束,大结石尺寸,低结石密度,使用透视获得PCS通道和较大的鞘尺寸导致RE增加。对RE没有影响的因素包括手术时间、结石数和位置、BMI和患者年龄[ 40 ]。在肥胖患者中,需要更多的透视时间(FT)才能更好地实现图像可视化[ 41 ],这是合乎逻辑的。Ritter等人[ 42 ]报告说,在相对容易的腔内泌尿外科干预期间,与新手外科医生(<2年的经验)相比,有经验的外科医生(>2年的经验)可以很容易地将FT降低55%。这导致患者和OT人员的RE减少。Lipkin等人[ 43 ]报道,对于右和左PCNL,预期剂量率(EDR)分别为平均0.014和0.021 mSv / s。但在Balaji等人的研究中没有发现这种变异[ 40 ]。后者还提到了基于PCNL类型(鞘大小)和结石位置的平均RE测量值,如表 4.3 [ 40 ]所述。
表 4.3 基于护套尺寸/PCNL 类型和宝石位置的 RE 测量值 [40]
4,6 减少辐射暴露的措施
4.6.1 阿拉拉原则
ALARA或“尽可能低至合理实现”的原则有三道防线:
时间(最小值),距离(最大值)和屏蔽(防护装备)。
这种策略应具有成本效益,避免延误程序,不应影响程序的结果。
遵循ALARA原则的策略如表4.4所述。
表4.4 实现ALARA的原则和战略
时间(最小化时间)
将辐射时间减少到尽可能小是减少稀土热的有效策略。表 4.4 [44,45,46 , 47 , 48 ]中提到了实现这一目标的策略。
距离(最大化距离)
最大化距离是最小化RE的具有成本效益的策略。RE遵循平方反比定律。当距离加倍时,RE降低到四分之一,在3米的距离处,辐射剂量变得与背景水平相似[ 48 , 49 ]。
屏蔽(防护装备)
这对于将在辐射领域内的人员很重要。用于屏蔽的最常见的重金属是铅,它能够衰减辐射,但铅屏蔽不能提供100%的保护。因此,屏蔽不应被视为其他原则的替代品[ 49 , 50 , 51 ]。
4.6.2 使用防护罩/齿轮减少稀土
4.6.2.1 屏蔽对成像的影响
屏蔽(使用保护罩)是ALARA的关键原理之一[ 52 ]。关于屏蔽对图像噪声的影响的结果是有争议和矛盾的。如果将屏蔽放置在感兴趣区域上,则称为“面内”屏蔽。如果放置在感兴趣区域以外的区域上,则称为“平面外”屏蔽。前者会增加图像噪声,因此可能导致图像质量差[ 55 ]。平面内屏蔽的应用不当会导致屏蔽的防护效果丧失。由于这些限制,Iball和Brettle强烈建议使用“平面外”屏蔽[。
4.6.2.2 防护装备设备
防护罩可以是天花板安装的铅基手套,眼镜,甲状腺防护罩,骨盆和胸围裙。铅围裙的厚度是可变的。0.5 mm 引线厚度可使辐射衰减 95% 以上。有必要对这些围裙进行年度检查,以检查是否有裂缝。甲状腺屏蔽剂还可以将 RE 衰减近 23 倍(从 46 mSv 降低到 0.02 mSv)。这几乎相当于背景辐射水平[ 51 ]。胸部和骨盆盾牌的一个主要限制是围裙的重量。在文献中,调查结果显示,泌尿科医生主诉骨科问题,表现为背痛、颈部、髋部和膝关节,甚至手部问题[ 59 ]。与穿戴胸部和骨盆围裙相关的依从性很高,据报道为97%。虽然结果显示对甲状腺防护罩、剂量计、眼镜和手套的使用依从性较差。
4.6.3 术前成像和评估期间减少辐射的技术
由于 CT 用于诊断和随访的增加,肾结石患者的辐射暴露正在增加。多种研究报告称,增加CT的使用不会改变再次入院的比率[60,61]。X射线和US等替代治疗的成本和RE较低,但与标准CT相比,灵敏度也较低[62]。根据美国泌尿外科协会关于适当影像学指南,如果体重指数小于 30 kg/m,则选择输尿管结石进行评估的“低剂量”NCCT 应作为胁腹痛和疑似输尿管结石患者的初始影像学检查方式 2如果患者肥胖,则使用标准剂量的 NCCT [表 4.5]。他们建议与NCCT同时使用KUB,如果在侦察图像上看不到石头。对于不透射线结石的随访,他们建议超声和 KUB 一起进行。在放射可透性结石的情况下,他们建议使用 NCCT 进行随访影像学检查。根据meta分析结果,低剂量CT(LDCT)的汇总敏感性和特异性分别为96%和95%[63]。前面已经提到过各种方式的估计辐射剂量。ULDCT被定义为CT方案,其与X射线KUB相当,并且发出的有效剂量小于1 mSv。据报道,对于大小超过 4 mm 的结石,ULDCT 的特异性和敏感性分别高达 96% 和 92%。但当推广到所有结石尺寸时,敏感性降至72%[64]。患者BMI的增加也会降低ULDCT的敏感性[65]。因此,为了减少患者的 RE,如果术前计划需要,可以将 US 部署为一线影像学检查,然后进行 LDCT。遵循此协议可以将 RE 从 17.2 mSv 降低到 1.4 到 2.0 mSv [22]。另一种选择是数字断层合成(DT),其ERD为0.8 mSv,低于LDCT 。
表4.5 术前评估、术中和术后随访期间减少辐射暴露的技巧
4.6.4 减少PCNL期间辐射的方法
据报道,腹部NCCT和PCNL期间的RE相似[30]。与其他介入性腔内泌尿外科手术相比,PCNL的辐射暴露量最高。我们已经强调了在PCNL期间增加辐射暴露的因素。有几种策略可以减少PCNL期间的辐射暴露。[表4.5 ]
1.脉冲透视:以每秒4帧的速度使用这种策略可使FT降低65%[47]。当一名经验丰富的技术人员以每秒1帧的速度进行脉冲透视检查时,该值进一步降低至80%,并使用具有固定较低电流和kVp的激光引导C臂进行共轭。
2.空气肾盂造影使ERD降低了近40-50%。
3.使用逆行式输尿管透镜检查和超声引导穿刺进行内镜引导的PCS通路与通路较少、手术时间缩短和输血率降低有关。它还减少了PCNL期间的荧光透视时间(FT)和RE,结果相当。
4.盲取:这种技术可以在不使用透视的情况下执行。很少有研究报告了盲通技术的结果。它导致手术时间增加和低结石免费率。在没有超声的情况下可以采用这种策略。在特定病例中,该技术应仅由专家进行。
4.6.5 儿科年龄组的辐射暴露和减少暴露的措施
PURSE(小儿泌尿外科放射安全性评估)研究是最早明确表明小儿腔内膜操作过程中的放疗并非微不足道的研究之一。
减少儿科年龄组RE的策略
1.位置优化:通过使透视表远离源头,可以减少皮肤进入剂量。通过使其靠近图像增强器(II),可以最大限度地提高图像捕获。在开始透视检查之前,II的位置应聚焦在感兴趣的区域上,而不是在透视检查期间进行调整。
2.减少辐射散射:这可以通过在II周围安装铅垂来实现。应避免在患者周围使用铅盖,因为这会导致辐射散射增加。可以使用铋浸渍窗帘。
3.可以使用介入手术期间的脉冲透视和静止图像来检查结果。
4.尽可能进行非放大透视检查。
5.避免在放射敏感区域(眼睛,甲状腺,乳房,性腺)上形成定角光束。
6.经验丰富的技术人员有助于避免无意的透视,从而减少整体FT。
7.当透视时间超过一定限度时,可以使用警钟或术中实时读数。
8.超声可作为诊断、术前计划、术中设置和随访的主要方式。
9.适当的记录:在儿童进行多次手术的情况下,应记录累积剂量史。
10.可以通过集成剂量测量和剂量减少装置来完成设备修改。
4.6.6 孕妇的辐射暴露
RE减少策略在这组人群中至关重要。这对泌尿科医生的诊断、术前计划和决策提出了挑战[ 83 ]。最常用的策略是确保胎儿的安全。 不同组织设定的安全累积剂量限值不超过50 mGy. 水平超过1/3000,白血病风险加倍。在考虑尿石症治疗中的辐射风险时要记住的一件事是与输尿管镜检查(URS)阴性的风险相平衡。这可能是由于结石诊断的模糊性。一项试验报告,仅当同时使用US和NCCT进行诊断时,URS阴性为4.2%,而单独使用US或MRI时,URS阴性为20%以上。ESWL是妊娠期的绝对禁忌证,因为在动物研究中观察到胎儿死亡和畸形的风险增加[ 88 , 89 ]。PCNL被认为是妊娠期禁忌证,因为需要全身麻醉、患者体位困难以及需要透视[ 90 ]。有病例报告称,PCNL在所有3个妊娠期均安全进行,但没有足够的文献推荐PCNL在实验环境之外进行。
4.6.7 超声波和虚拟现实模拟器训练模型
4.6.7.1 超声引导的访问和培训
一些研究报告,PCNL中X光透视引导通路(FGA)所需的荧光透视时间更长,这直接导致更多的辐射暴露]。根据Wang等人的Meta分析,与USG引导访问(USGA)组相比,FGA的X射线暴露时间延长了2.6分钟。超声在腔内泌尿外科手术中的应用不仅是成人和儿童人群的安全有效的替代方案,而且符合ALARA的原则。超声引导下访问培训将成为PCNL期间减轻RE的关键组成部分之一。针对US引导穿刺的受训者提出了各种训练模式。Veys等人提出了一种用于超声引导仰卧位内镜联合肾内手术(ECIRS)的泰尔防腐尸体训练模型。与透视检查相比,超声引导的肾穿刺可减少肥胖患者的辐射暴露,并降低成本。在没有透视引导的情况下,可以安全地进行完整的美国引导程序,并且被认为与常规荧光镜PCNL一样有效、可行和安全,具有零辐射暴露的优点。培训模式的外科技能发展可以帮助减少学员的学习曲线。
4.6.7.2 虚拟现实模拟器培训
PCNL的能力和熟练程度只有在平均36-45例和105-115例病例后才能实现。研究表明,既往接受过PCNL培训的泌尿科住院医师在FT减少的情况下执行该手术。当虚拟现实模拟器(VRS)用于培训居民实现经皮通道时,RE的减少证实了这一点。因此,VRS可以纳入训练的早期阶段,从而减少泌尿科医生和患者的辐射暴露。
4.6.8 临床治理和辐射安全培养
4.6.8.1 临床治理
临床治理的四个关键组成部分是:
临床有效性。
临床审核。
风险管理策略。
教育,培训和持续的专业发展。
辐射安全是所有四个组成部分的一个组成部分[ 105 ]。
4.6.8.2 改善辐射安全策略
1.教育和提高认识。2.规范和准则。3.适当的培训和反馈。4.基于反馈的质量改进。
Table 4.5 Tips to reduce radiation exposure during pre-operative evaluation, intraoperative procedure, and post-operative follow-up
From: ALARA: How to Reduce Radiation Exposure
Pre-operative
Intraoperative
Post-operative
1. X-ray KUB/US should be performed first. If the stone is not visible on scout film or US, then perform NCCT | 1. Pulsed fluoroscopy | 1. For radio-opaque stones: X-ray or US can be preferred |
2. LDCT should be preferred | 2. Air pyelography | 2. For radiolucent stones: • USG can be done initially • NCCT can be done if stone not visualized on USG |
3. ULDCT can also be considered for stones >4 mm | 3. Endoscopic-guided puncture | |
4. US-guided access | ||
5. Use of protective gear | ||
6. Improve surgical training regarding US and endoscopic-guided access | ||
7. Optimize positioning and magnification |
Table 4.4 Principles and strategies to achieve ALARA
From: ALARA: How to Reduce Radiation Exposure
Time (minimize)
Distance (maximize)
Shielding (use shields)
1. Substitute fluoroscopy with other imaging modalities such as US-guided PCNL puncture | 1. Avoid being in the room during the procedure, whenever possible (IVP, CT) | 1. Lead-impregnated eyeglasses, gloves, thyroid shields, chest and pelvic aprons, and ceiling-mounted shields. |
2. Use digital fluoroscopy | 2. Lens-mounted video cameras decreases the distance of the surgeon and radiation source | |
3. Use “last-image-hold” technique | ||
4. Pulsed fluoroscopy with still frames should be used | ||
5. Track FT and keep reminders or alarms if it exceeds a certain limit | ||
6. Cumulative dose history should be documented if patient has underwent multiple procedures |
Table 4.2 Dose limitation recommendations as per ICRP-2007 [6]
Part of the body
Occupational exposure
Public exposure
Whole body (effective dose) | 20 mSv/year averaged over 5 consecutive years; 30 mSv in any single year | 1 mSv/y |
Lens of eyes (equivalent dose) | 150 mSv in a year | 15 mSv/y |
Skin (equivalent dose) | 500 mSv in a year | 50 mSv/y |
Extremities: Hands and feet (equivalent dose) | 500 mSv in a year | – |
Note: For pregnant radiation workers, after declaration of pregnancy 1 mSv on the embryo/fetus should not exceed
Table 4.1 Effective dose of diagnostic and interventional modalities
From: ALARA: How to Reduce Radiation Exposure
Diagnostic imaging modalities
Mean effective dose (mSv)
X-ray KUB | 0.7–1.1 | |
IVU | 1.5–3.5 | |
CT abdomen and pelvis | Standard dose | 5–10 |
Low dose | 2.0–3.5 | |
Ultra-low dose | 0.5–1.5 | |
CT Urogram | 10–31 | |
Interventional modalities (fluoroscopy)
SWL | 1–8 |
Ureteroscopy | 1–7 |
PCNL | 3–18 |
不感兴趣
看过了
取消

人点赞

人收藏

打赏
不感兴趣
看过了
取消






您已认证成功,可享专属会员优惠,买1年送3个月!
开通会员,资料、课程、直播、报告等海量内容免费看!

打赏金额
认可我就打赏我~
1元 5元 10元 20元 50元 其它
打赏作者
认可我就打赏我~
扫描二维码
立即打赏给Ta吧!
温馨提示:仅支持微信支付!
已收到您的咨询诉求 我们会尽快联系您
