「白求恩·肿瘤病理学社」之「三甲病理现场」,旨在促进国内恶性黑色素瘤病理诊断的规范化、增强相关分子检测意识,提高恶黑精准诊断水平。
今天由山东齐鲁医院病理科医师贺峻祎老师带来「白求恩·肿瘤病理学社」之「三甲病理现场」第六场直播会议中主题分享
《黑色素瘤病理诊断临床实践指南(2021版)择要解析》
的配套学习笔记。
一、指南总体框架

概念及释义
黑素细胞由胚胎神经脊发生(树突状成黑素细胞),随神经细胞进入表皮基底层,胞质中出现酪氨酸酶,则成为黑素细胞,可生成黑素,经由树枝状突起传递给邻近的角朊细胞。黑素细胞从表层往下具有成熟(老化)现象。
一个黑素细胞约供给5-10个基底细胞所含色素(1:5-10),此为一个黑素单位(颊部约1:4)。HE切片显示为胞浆透明的细胞,位于基底细胞层内。
黑色素细胞特征性标志物:S-100、SOX-10、 MelanA、HMB45、 Tyrosinase 、MITF等。

–微浸润期:进入真皮乳头层,真皮内瘤细胞巢小于表皮内瘤巢,若出现核分裂象,则归为垂直生长期


真皮内出现大于表皮内瘤巢的肿瘤细胞团,细胞与水平生长期不同,可呈多形性,伴凋亡、核分裂象常见,可见退变,但基底部少见。

消退(regression):黑色素瘤的消退包括临床消退和组织学消退,对于临床和组织学消退的判断仍较为困难且有一定争议。组织学消退一般指机体对黑色素瘤的自主反应,包括淋巴细胞浸润、黑色素瘤细胞减少或消失、噬黑素细胞反应、真皮纤维化和表皮萎缩等。目前关于消退与黑色素瘤预后的关系仍存在争议。微卫星转移(microsatellite metastases):位于皮肤或皮下组织的显微镜下转移灶,邻近或位于皮肤黑色素瘤原发灶深部,与原发瘤不相连。AJCC黑色素瘤分期标准(第八版)中不做大小和距离要求。卫星转移(satellite metastases):与皮肤黑色素瘤原发灶间距不超过2 cm的肉眼可见的皮肤和(或)皮下转移灶。 移行转移/中途转移(in-transit metastases):位于皮肤黑色素瘤原发灶和区域淋巴结之间的皮肤和(或)皮下组织中,且与原发瘤间距超过2 cm的临床显性转移灶。恶性黑色素瘤的取材
—观察并描述肿瘤的大小、形状和色泽,表面有无溃疡,周围有无卫星转移灶,卫星转移灶的数量、大小及其与主瘤结节间距。用颜料涂抹切缘。—垂直于皮面以2~3 mm间隔平行切开标本,测量肿瘤厚度和浸润深度。—病变最厚处、最深处、溃疡处必须取材;主瘤体与卫星灶之间的皮肤必须取材,以明确两者关系。—肿瘤小于2cm的全部取材,3cm以上的按1块/5mm取材;—建议采用垂直切缘放射状取材,便于组织学判断阴性切缘与肿瘤的距离。

恶性黑色素瘤临床表现
不对称性,不规则的边界,不均匀的颜色,直径大于6mm ,病变隆起或进展
组织病理学诊断
(1)低度慢性日光损伤相关型(low degree of cumulative sun damage, low-CSD)/表浅播散型;(2)高度慢性日光损伤相关型(high degree of cumulative sun damage, high-CSD)/恶性雀斑型; 在我国人群中,最常见的类型为肢端型,其次为黏膜型。
3.恶性黑色素瘤组织病理学诊断原则
黑色素瘤的组织病理学诊断需结合以下信息综合判断:
(1)临床信息及病变大体信息;
(2)不同类型的黑色素瘤组织病理学诊断需依据各系统最新版WHO肿瘤分类中相关内容;
(3)必要的免疫组织化学检查结果;
(4)必要的分子病理检查结果。
对于诊断困难的病例,建议进行MDT讨论,必要时提请院际专科病理会诊。
二.更新和关注点


甲下黑色素瘤
甲下黑色素瘤,又称甲单位黑色素瘤( melanoma of nailapparatus),属于肢端黑色素瘤的亚型,占亚裔人群肢端黑色素瘤的10%~20%。最常见的累及部位为大拇指/趾甲下。
哈钦森征( Hutchinson's sign)特指甲黑色素瘤延展至甲周组织(近端甲皱襞、甲下皮、指/趾腹或侧缘甲 皱襞),为恶性征象。哈钦森征阳性或者甲板破坏是甲黑色素瘤诊断的重要线索。
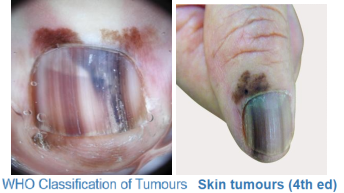
一份理想的甲活检标本需有正确的方向,包括有甲母质、甲床、甲板和部分甲周组织,深度要到达指/ 趾骨周围组织。
建议行纵向甲活检,并在送检标本时提供甲的标准化示意图和准确的临床信息。甲标本过小、方向不清楚、组织较破碎和标本处理 不当都会影响诊断。眼葡萄膜黑色素瘤(uveal melanoma)
葡萄膜黑色素瘤是最常见的成人眼内恶性肿瘤。可分为位于前部的虹膜黑色素瘤和位于后部的睫状体脉络膜黑色素瘤。最常见的是脉络膜黑色素瘤,其次为睫状体黑色素瘤,虹膜黑色素瘤最为少见。根据细胞形态分为梭形细胞型、上皮样细胞型和混合型。细胞类型是葡萄膜黑色素瘤转移风险的独立预测因素,梭形细胞型预后最好,上皮样细胞型预后最差。• (6)微血管密度(microvascular density);• (7)肿瘤浸润巨噬细胞(tumor-infiltrating macrophage)。良恶性鉴别诊断辅助技术(IHC/FISH)
目前黑色素细胞增生性疾病的良恶性鉴别主要依靠常规组织学诊断,免疫组织化学和基因检测有一定的辅助鉴别价值,但需根据具体鉴别黑色素细胞肿瘤类型加以选择应用。
HMB45在色素痣中以交界或浅表成分阳性为主,随病变深度递减或转为阴性,而黑色
素瘤中深部肿瘤成分可呈阳性,表达模式往往为弥漫或斑驳阳性;
但需注意,在某些特殊类型黑色素细胞肿瘤,如蓝痣(包括细胞性蓝痣)、深部穿通性痣等中,HMB45也可表现为从表浅至深部的弥漫阳性。
包括四色经典探针CCND1(11q13)、RREB1(6p25)、MYB(6q23)和6号染色体着丝粒,以及补充双色探针MYC(8q24)和CDKN2A(9p21)作为皮肤黑色素细胞肿瘤良恶性鉴别的一种辅助手 段,具有较好的灵敏度和特异度,若有条件,推荐在良恶性鉴别诊断困难的病例中选择性使用。



与治疗相关基因的分子检测
BRAF基因突变—是目前皮肤黑色素瘤中最常见的突变形式,常发生于较年轻的患者,最常见的组织学类型为表浅播散型或结节型黑色素瘤。BRAF突变为黑色素细胞肿瘤发生的早期事件,在良性黑色素细胞痣,尤其是后天获得性痣中的突变率也很高,因此BRAF突变对于常见类型黑色素细胞肿瘤良恶性的鉴别价值有限。临床试验证据表明,BRAF V600突变的黑色素瘤对BRAF和MEK抑制剂敏感,对于具有BRAF V600突变的晚期黑色素瘤患者,应用BRAF抑制剂治疗或联合应用BRAF与MEK抑制剂治疗,能极大提高患者的生存率。C-KIT基因突变也是黑色素瘤较常见的突变形式,尤其是在我国常见的肢端型和黏膜型黑色素瘤中多见。我国人群黑色素瘤C-KIT基因突变率约为10.8%,其预后比C-KIT野生型患者的预后更差。对于具有C-KIT突变的黑色素瘤患者进行伊马替尼靶向治疗,能够显著改善患者的预后。15%~30%的皮肤黑色素瘤发生NRAS突变。文献报道NRAS突变的黑色素瘤患者的预后差,且MEK抑制剂对部分NRAS突变的黑色素瘤有效。因此,在黑色素瘤患者中进行NRAS基因检测也有重要意义。三.规范化报告
1. Breslow厚度(Breslow thickness)
Breslow厚度:指皮肤黑色素瘤的肿瘤厚度,是T分期的基本指标。非溃疡性病变的Breslow厚度:表皮颗粒层至肿瘤浸润最深处的垂直距离。溃疡性病变的Breslow厚度:溃疡基底部至肿瘤浸润最深处的垂直距离。


Breslow厚度的测量:第八版AJCC建议测量Breslow厚度精确到0.1mm,如1.03mm应报告为1.0mm,分期为T1b而非T2。(1) 在再切除或表浅切除的标本,用“至少”取代精确的测量(2)表皮退行性变时的评估:说明表皮有退行性变,估算Breslow thickness,并注明此时不能准确测量Breslow thickness(3) 深部的卫星灶、脉管、神经侵犯不应纳入Breslow厚度的测量中。• 显微镜下肿瘤表面表皮全层缺如,同时伴有炎性反应(如纤维素沉积和中性粒细胞渗出等)。• 制片、出血等干扰因素造成的表皮缺如,与真性溃疡形成的鉴别!• Day CL Jr等证实,大于3mm的溃疡有预后意义。• Banhill RL等证实,伴有溃疡患者,5年生存率为66.2%;不伴有溃疡的患者,五年生存率为91.6%。
3级表示肿瘤细胞充满真皮乳头层到达乳头层 和网状层交界处


4.肿瘤浸润淋巴细胞( tumor-infiltrating lymphocytes)
(1)在肿瘤细胞之间浸润、破坏肿瘤细胞巢的淋巴细胞,不包括围绕于肿瘤周边的淋巴细胞。(5)淋巴细胞浸润数量与Breslow厚度、Clark分级、核分裂象均呈负相关。(6)淋巴细胞浸润缺失的病例更易出现溃疡及卫星灶。
a. 无肿瘤浸润淋巴细胞

b. 有但不活跃(局灶区域有肿瘤浸润淋巴细胞)

c. 有活跃(整个肿 瘤床内弥漫的淋巴细胞浸润,贯穿全部垂直生长深度或超过整个基底部)。
目前不是黑色素瘤T分期的指标,但对皮肤浸润性黑色素瘤预后具有重要意义。采用真皮热点区或代表性区域核分裂象计数,按每平方毫米计数(20mm目镜高倍视野为0.196mm2, 22mm目镜 高倍视野0.237 mm2)。T1期的确定不再包括真皮有丝分裂率,但它仍然是所有厚度分类的重要预后因素,应包含在恶性黑色素瘤活检和手术切除的病理评估中。多因 素分析发现MR(<1/mm2、1-6/mm2 、>6/mm2 )是重要的预后因素。
7.神经侵犯
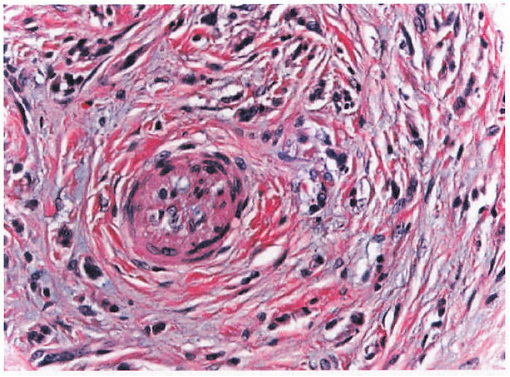

1. 黑色素瘤的诊断需密切结合临床信息,并综合大体改变、形态学、免疫组化及必要的分子病理检查。2. 准确、规范的病理诊断对黑色素瘤的临床治疗及预后判断至关重要,病理医师需熟练掌握报告中各内容的诊断方法及意义。3. 注意不同部位黑色素瘤的特点(如甲下、眼)及诊断的不同要求。












