广东两年DIP实践经验,你一定要来“取经”

随着我国医保覆盖面加大,医疗费用快速持续上涨,现行的按项目付费方式缺陷明显,导致医保基金运行压力大,国家力求寻找到一种科学合理的医保支付方式。今年,DIP作为新的支付方式进入大众视野,由于广东省推广面广、实践时间长等原因,国家医保局每次谈及此都会以广州作为案例来分析。
早在2010 年,中山市开始试点按病种分值付费,2018年广东全面推行,截止到目前已经实践了2年。邹俐爱总结到国家今年推广的区域点数法总额预算和按病种分值付费是基于广州和上海的支付方式改革模型提出的。在大会上,她从头梳理了医院在试点工作中的实践情况,希望为大家对在按病种分值付费下医院成本管理的发展提供新思路。
一、按病种分值付费的相关概念
邹俐爱强调“在广东政策中,按病种分值付费政策的病种分值是一个综合概念,指含单病种分值、住院床日分值和综合病种分值三种形式”。
按病种分值付费,是按病种支付的一种形式,指在总额控制前提下,对单一病种在特定的住院时间内的所有服务,按照一个固定的分值进行支付。其分值包含病种权重和点值的概念(权重按历史费用的均值确定,点值按筹资总额及当期全部医院的分值总数计算确定)。
二、按病种分值付费支付模式的特点
首先它是总额控制下一种按病种支付的方式,医保局根据每年的预算“定工分”,医院来“挣工分”,比较形象的可以比喻成医保局每年定一个大蛋糕,医院从中分取属于自己的蛋糕份额。
按病种分值付费下,每个病种对应的蛋糕份额怎么算?邹俐爱举了一个例子: 某医院2018年腔镜下阑尾炎手术,医院与病人按服都项目结算费用为12300元,医保结算按分值为1000分,每分价值为15元,结算基金为15000元。
总结:在病种分值付费下,医保与医院按分值结算,病种不与医疗服务项目费用直接对应,而是与该病种对应的分值来结算。而且每分价值次年确定,当年年初无法预知,避免医院预估该病种当年的结算金额导致医疗服务不足等问题。
三、广东按病种分值付费实践
(一)、广东按病种分值付费发展历程四阶段
广东推进按病种分值付费的模式与国家DRG试点模式不谋而合。经历“三步走”后,历经2年,目前处于动态调整的过程中。
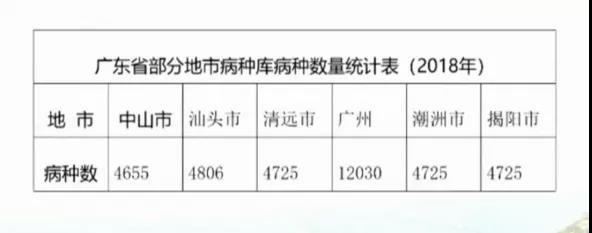
1.中山试点:2010年,中山市开展按病种分值付费试点。是全国第二个开展此项支付政策城市,从部分病种到全部病种,2018版病种分值库数达4654种
2.扩大试点:中山市的试点达到了控费效果,由此产生示范效应,清远、汕头等市分别于2014年和2017年实施按病种分值付费,病种数达到4725种和4806种
3.全面展开:2017年9月,广东省第28次深改组会议提出,广东要先行先试,“年底前按病种付费病种范围扩大到1000种”,到2017年底,全省21个市均出台了按病种分值付费办法,2018年全面实施,包括全部病种。
4.动态调整:新增与剔除部分病种(以广州市为例:2019年新增病种1029个,剔除128个,调整分值486个)
(二)广东按病种分值付费的改革效果
1.强化预算,总额控制,保障基金安全。中山医保基金曾出现的收不抵支状况被扭转,2010年实施当年医疗费用增长率从26.8%下降至6%。2017年,中山、清远、汕头人均住院费用同比下降7.8%、8.8%、4.8%
2.促进了医院的精细化管理。(理论、全员学习、成本管理、医疗行为规范、信息系统建设、绩效管理等得到了提升)
3.医疗费用增涨幅度得到了一定程度控制,参保人医疗费用负担比例逐步降低
4.示范效应,促进广东省乃至全国的支付制度改革(10月国家医疗保障局官方发布了《国家医疗保障局办公室关于印发区域点数法总额预算和按病种分值付费试点工作方案的通知》)

四、广东按病种分值付费的特点
在广东全省全面实施按病种分值付费的过程中,由于不同地市发展水平相差较大,各地市未实现全省基金统筹等种种原因导致广东省按病种付费政策有一些特定的特点。当然这些特点在全国范围内可能也会出现,由此我们可以窥见在未来全国大面积试点工作中可能会出现的一些问题,对此邹俐爱总结了本地的改革经验提供了对应的改良办法,一起来看看吧:
1.病种分值库设置差异大:4500-12000病种不等
2.病种分值确定的规则不一:百分制、千分制
3.病种权重系数不统一:同病种全省权重系数不同,同病种不同治疗方法间权重差异较大
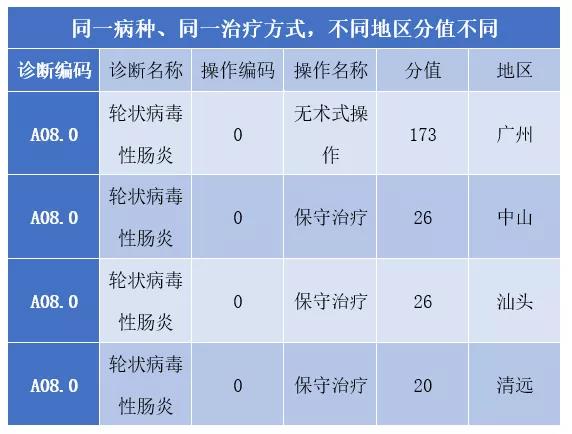
建议:各地制定本地区政策时,需统一分值。各地区单病种费率不同,但分值应统一
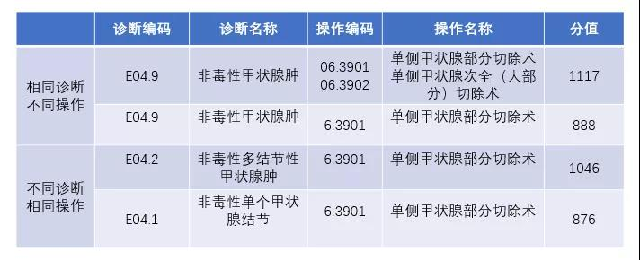
建议:各地制定本地区政策时,需统一规范操作名称;医院准确选择、填写实际操作项目

各病种分值=和同种次均医疗总费用/基准病种次均医疗总费用*1000
4.多种病种支付模式并存:(深圳C-DRG、佛山DRGs、其它地市按病种分值付费)
5.支付结果影响因素众多(以广州市为例,具体内容如下图)
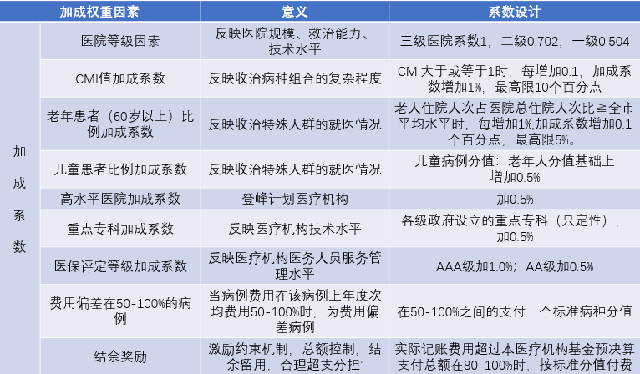
对上述加成、加减权重因素,邹俐爱做了总结并引发了一些思考:
1.新的支付方式改变了激励机制,医院更多的关注费用偏差在50-100%区间的病例效果比较好。
2.高水平医院、重点专科这些系数还需要进一步调整,毕竟已经是受到政府或者其他政策的扶持,医保结算扶持是不是最佳的,需要进一步设计。
3.医院需要高度关注病例质量管理,它直接与总额结算挂钩。
五、基于实践经验,医院成本管理问题思考
(一)医院成本管理面临哪些挑战
1. 政策层面
总额控制下的按病种分值付費带来的不确定性增大。(年度总额、总分值、每分值价值均未知及激励约束因素众多)有关数据显示:广州职工医保获得结余医院数2018年152家,占比46.34%;2019年127家,占比38.72%;广州医保2019年度不规范病例或违规病例不合理费用约1.4亿元。
医疗服务价格改革。取消药品、耗材加成,按8:1:1或100%进行价格平移,药品加成额10%由医院内部消化问题。补偿成本途径减少、补偿能力下降
下放定价权。存在地区内定价理论、技术、能力短板等。不同地区间病种名称、编码、分值不同。
复合医保支付方式。多种支付方式并存(项目、病种、DRG),异地就医结算、费用管理及医院内部管理难度增大
2.成本管理理论、方法、工具、人才层面
√缺乏成本管理理念、方法、技术创新(标准化核算体系、数据质量评价工具等)
√缺乏高素质成本管理人才
√价格(支付标准)形成机制对成本信息依赖程度加大,成本信息需求增大,供求矛盾较大
(二)4W1H告诉你医院成本管理如何做
邹俐爱采用了4W1H分析法,带大家探寻如何在病种分值付费下,做好医院成本管理。所谓“4W1H”就是:为什么管(why)?何时管(when)?管什么(what)?谁来管(who)?如何管(how)?
1.为什么管?
医院全员要认识到在全民医保下,医保基金支付是医院获得收入的主要途径,此时支付制度转变、医疗机构补偿机制的转变,从后付制的以增加业务收入获得利润转向从控制成本获得利润,我们需要尽可能减少卫生资源浪费,完成思维上的转变。
2.何时管?
事前管预算,明确成本管理目标;事中管过程,优化成本管理制度和流程(临床路径实施、管质量、管药品与耗材的合理选择、管浪费、管采购价格);事后管考核评价。
3.谁来管?
全员、全方位、全过程成本管理
4.管什么?如何管?
管成本:成本时代,成本质量关乎医院生存与发展。所以我们医院第一步当然是管成本,将成本实现精细化管理。如何精细化管理可以从四个方面来说:第一,管重点:院内的药品、耗材、人力成本为三大主要成本;第二,重分析:结构、差异、趋势、边际贡献;第三,管质量:费用质量(价格行为不规范)、医疗质量(拒付、赔付带来的双重成本)、环境质量(博弈),将质量成本纳入绩效考核之中;第四,管动因:也就是管价值链成本,投资论证、物质采购价格。
管工分:病种分值付费下,最有特点的就是医院要“挣工分”,做好工分管理才能事半功倍。管工分就是管收入,医院既要观外部工分,也要看内部工分,在总额控制的前提下,关注病种结构及费用结构。
管平衡:“三个平衡”-费用高低平衡,当期与未来平衡、费用与学科发展平衡。邹俐爱强调到医院不能只做高分值的病例,医院的基本职责不能忘,我们要保证民众的需求。同时,综合医院要注意学科平衡问题,激励政策要均衡。
管政策:支付标准合理化。我们医务人员要在执行政策的同时,研究政策对医院的影响,合理利用政策,积极参与政策决策,争取合理的支出标准和服务标准。
以上就是本期文章的全部内容啦,我们会继续更新最新所有关于DRG的知识,喜欢的话赶紧关注金豆数据吧!

人点赞

人收藏

打赏














 010-82736610
010-82736610
 股票代码: 872612
股票代码: 872612
 京公网安备 11010802020745号
京公网安备 11010802020745号











