全科医学临床诊疗思维研究——意识不清
本文来源:王力,王静.全科医学临床诊疗思维研究——意识不清[J].中国全科医学,2020.[Epub ahead of print].
通信作者:王静,教授
单位:杭州医学院临床医学院全科医学教研室
本文介绍全科医生接诊意识不清的患者时,采用约翰·莫塔教授的临床安全策略——临床5问思维法,并结合RICE问诊,进行深入访谈:
(1)导致意识不清的常见疾病有哪些?
(2)哪些重要疾病不能忽视?
(3)有什么容易被遗漏的病因吗?
(4)是否患有潜在的常被掩盖的疾病?
(5)是不是有什么话还没说?结合病史、查体和实验室检查,确诊低血糖症。
本案例的启示:全科医生接诊意识不清患者时,获取有效的信息非常重要。本例患者在抢救阶段问诊得知有服用降糖药物史,因此首先考虑低血糖问题,速查血糖,证实诊断。全科医生的问诊不仅关注疾病,还关注发生问题的“人”,找到病因,明确诊断,展现全科医学整体性的临床诊疗思维。
1、病例简介
患者,男,30岁,计算机工程师,上午10:00由同事抬进全科医学诊室,患者意识消失约20 min。 同事口述:患者上班时突然晕倒在地,伴有面色苍白、手发抖、出冷汗、呼之不应,晕倒时没有磕碰到头部,当时无口吐白沫、四肢抽搐、过度换气等表现,急忙把他抬到最近的医院。陪同的同事告知有服用不明药物史,经查看药物后确认为“消渴丸”。 查体:体温37.1 ℃,脉搏96次/min,呼吸18次/min,血压90/60 mm Hg(1 mm Hg=0.133 kPa),面色苍白,呼吸平稳,皮肤略潮湿。意识不清,精神软,双侧瞳孔等大等圆,对光反射灵敏。肌张力无增高、减退。辅助检查:快速法测指尖血糖为2.5 mmol/L。
(1)结合病史和体检及指尖血糖,判断为低血糖昏迷,属于急危重症疾病。
(2)最可能的诊断:低血糖症。
(3)诊断依据:指尖血糖2.5 mmol/L;意识不清、面色苍白、出汗等低血糖“报警症状”。
(4)治疗措施:50%左旋葡萄糖25 ml静脉注射,患者逐渐恢复意识。
2、病例诊疗过程
2.1 如何构建全科医学整体性临床诊疗思维?
2.1.1 临床5问思维法
导致意识不清的原因较多,其中常见的和重要的病因有血管迷走神经性晕厥、直立性低血压、低血糖症、癫痫、脑震荡、心源性疾病、脑血管疾病、贫血以及心理疾病等;癫痫患者在发作时有特征性的临床表现,如强直、抽搐、失神等神经功能障碍和精神障碍;脑震荡引起的意识不清患者有明确脑部受伤病史;低血糖症可通过发作时症状表现及快速血糖测定判断,常见于糖尿病患者。 另外,过度换气综合征、一氧化碳中毒、药物服用史等病因亦不可遗漏。因此,全科医生在接诊意识不清患者时,全面的临床诊疗思维尤为重要。笔者从全科医学视角出发,采用约翰·莫塔教授的临床安全策略——临床5问思维法,对该患者进行分析(见图1 )。
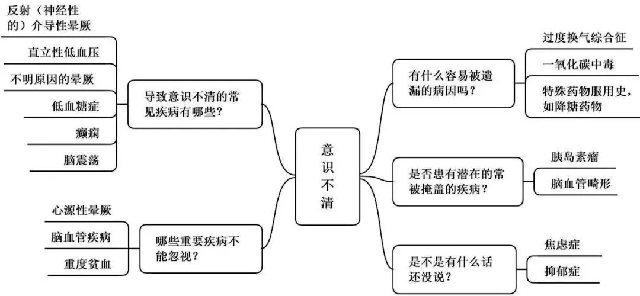
图1 意识不清临床5问思维导图
2.1.2 意识不清的全科医学鉴别思维
在全科医学临床中,意识不清是一种比较容易混淆的症状,因为患者的描述会有很多种,比如“晕厥”“昏倒”“头晕”“突然摔倒”。晕厥是一种突然的、短暂的意识丧失和自发的姿势张力的症状,源于短暂性脑血流灌注不足。晕厥常要与头晕、眩晕鉴别,头晕、眩晕不会存在意识丧失。整个人群晕厥的终生患病率约为20%。而低血糖症、癫痫、脑震荡引起的意识不清不会源于短暂性脑血流灌注不足。 一般而言,最常见的意识不清是血管迷走神经性晕厥,常为良性,其特点是通常有诱因,如拥挤、环境过热等,发作快速,常为10~20 s,发作时突然跌倒,面色苍白。 最危险的意识不清是心源性晕厥,要识别常见报警症状,如胸痛、劳力性呼吸困难、心悸等,对于有心脏病家族史的患者更应注意,一旦确诊,应尽快转诊心内科。而低血糖发作时常伴有出汗、心悸、手抖、头晕等自主神经功能障碍和神经低糖症状,通过快速血糖测定可以确诊。 严重、长时间的低血糖状态对神经系统造成严重损伤,属急危重症,全科医生应及时识别并予以正确处理。癫痫发作的患者在意识不清的同时伴有运动、自主神经功能紊乱和精神障碍(按发作类型区分)。而脑震荡患者有明确外伤史,表现为伤后即时出现的短暂意识障碍和近事遗忘,伴头晕、头痛等。 同时,全科医生亦不能遗漏忽略隐蔽的不易发现的疾病,如过度换气综合征、一氧化碳中毒等,这些需要全科医生在问诊过程中仔细询问分析(见图2)。

图2 意识不清鉴别思维导图
2.2 最后诊断是什么?依据是什么?
2.2.1 RICE问诊
全科医学的核心理念是“全人照顾”,全科医生目光不能局限于疾病,更要关注患者,了解患者背后的故事。等到患者意识逐渐恢复后,医生要以患者为中心,倾听其内心的声音,详细了解患者的生活背景、看法、顾虑和期望,采用 RICE 问诊法进行问诊。
R(Reason)——患者就诊的原因
全科医生:张先生,现在感觉好些了吗?(开放式提问)
患者:好多了。
全科医生:您晕倒前,在做什么?(了解诱因)
患者:我想去接点热水喝,感到心慌、出冷汗,后面就不知道了。
全科医生:站起来时候着急吗?耳朵听起来有没有什么不一样吗?有没有天旋地转的感觉?(鉴别直立性低血压、眩晕、梅尼埃症、脑血管疾病)
患者:没有。
全科医生:您身边带着消渴丸,是有什么问题吗?(鉴别糖尿病低血糖症)
患者:最近一次健康体检,查出来说我血糖偏高,我就向家里患糖尿病的亲戚要了点降血糖的药,打算有空了再去看医生。
I(Idea)——患者对自己健康问题的看法
全科医生:我很好奇,您还没有看过病,自己吃药的理由是什么呢?(了解患者自行用药背后的原因,还有什么话没有说?)
患者:唉,公司里面最近比较忙,要是让公司知道自己生病了不太好的。我家里亲戚也有得糖尿病的,我看他一边吃药一边工作、生活,没有什么大碍,所以就问他要了点降糖药。想先把血糖降下来,等到空一点再去看医生。
C(Concern)——患者的担心
全科医生:根据您刚才所说,我初步判断您是因为没有正确服用降糖药从而导致的低血糖。低血糖症是很危险的,您了解低血糖发作吗?(了解患者对病情的理解程度)
患者:我在吃药之前看了说明书,上面确实提到过会出现低血糖症。医生,我的病情严重吗?低血糖发作是不是很危险?家里就我一个人赚钱养家,万一我的身体不行了,那家里人怎么办呀?
全科医生:糖尿病患者发生低血糖是很危险的,甚至会威胁生命。降糖药物一定要在医生的指导下服用,才比较安全。为了自己和家人,您一定要保重身体呀!(同理心,让患者意识到医生是站在他的角度考虑)
E(expectation)——患者的期望
患者:医生,那我接下去应该怎样做,才能不耽误工作,又治好我的病呢?
全科医生:我先把您转诊到上级医院的内分泌专科全面检查一下,了解病情后制定治疗方案。后续的复查和监测,可以到我这里来。糖尿病经过正规的治疗,是可以控制得跟正常人一样生活和工作的。(给予患者治疗的信心)
患者:好的。医生,我平时应该注意什么?
全科医生:饮食和运动很重要,您知道饮食和运动应注意哪些方面吗?(了解患者对糖尿病治疗的了解程度)
患者:就是不要吃太多,尤其是含糖量高的食物,然后加强锻炼。
全科医生:您说得对。我相信,您只要养成良好的生活方式,糖尿病会控制好的。我这里有糖尿病的小单张,您先拿回去看看,如果有不清楚的地方,下次来复诊时,我给您好好解释一下,好吗?(适当鼓励患者,表现出负责到底的态度,增强患者的安全感)
患者:好。要不是这次晕倒了,我可能还不重视呢。谢谢医生!
患者2 d后到上级医院内分泌科就诊,内分泌专科体检:体温36.2 ℃;呼吸19次/min;脉搏82次/min,律齐;血压134/82 mm Hg;身高174 cm,体质量78 kg,体质指数25.8 kg/m2;双侧足背动脉搏动良好;双下肢皮温正常;双上肢双下肢触觉正常;双侧足趾位置觉震动觉正常。辅助检查结果:葡萄糖耐量试验:空腹血糖9.2 mmol/L,餐后2 h血糖12.1 mmol/L;空腹胰岛素2.03 mU/L,餐后0.5、1、2、3 h胰岛素分别为4.62、7.51、10.14、7.81 mU/L;空腹C肽0.61 μg/L,餐后0.5、1、2、3 h C肽分别为1.12、2.13、2.81、1.95 μg/L;胰岛素抗体、胰岛细胞抗体、谷氨酸脱羧酶抗体均阴性;糖化血红蛋白为9%;肝肾功能正常;尿常规:白蛋白(-),葡萄糖(++),尿酮体(-);心电图显示窦性心律。
2.2.2 诊断
(1)药源性低血糖昏迷;
(2)2型糖尿病。
2.2.3 诊断依据
(1)结合患者的病史、血糖检测结果和携带的药物等,支持药源性低血糖的诊断。(2)经内分泌专科检查,空腹血糖、餐后2 h血糖偏高,糖化血红蛋白偏高,胰岛功能检查提示胰岛素、C肽高峰延迟出现,支持2型糖尿病的诊断。
2.3 治疗方案和患者管理
(1)嘱患者停用消渴丸(含格列本脲,易诱发低血糖)。
(2)与糖尿病专科医生保持联系,根据血糖控制情况,调整用药。
(3)建立患者健康档案,按时随访。
患者2周后复诊,已经完善胰岛功能检查和并发症评估,现使用二甲双胍片和阿卡波糖片治疗,空腹血糖控制在6.0 mmol/L,餐后2 h血糖控制在7.0 mmol/L左右。继续向患者进行糖尿病健康教育,叮嘱患者配备血糖仪自测血糖,进行饮食和运动治疗宣教。
3、该案例启示
3.1 全科医生接诊意识不清患者时,获取有效的信息非常重要。低血糖症是指血葡萄糖水平低于2.8 mmol/L(糖尿病患者为3.9 mmol/L),并出现自主神经功能障碍和神经低糖症状,如出汗、心悸、乏力、头晕、认知障碍等。如没有经过血糖纠正,低血糖发作的时间较长,不会自行恢复,称低血糖昏迷。本例患者在抢救阶段问诊得知有服用降糖药物史,因此首先考虑低血糖问题,速查血糖,证实诊断,为抢救低血糖患者赢得宝贵的时间。当患者恢复血糖水平后,运用临床5问思维法和RICE问诊,可以避免遗漏一些重要的疾病和容易被掩盖的疾病。
3.2 意识不清的紧急处理方法意识不清发生现场,应将患者置于平卧位,取头低脚高位,松开腰带,促使血液流向脑部;有条件可立即测量血压和血糖;同时可适当通过疼痛刺激使患者清醒;患者清醒后不要急于起身,以避免引起再次发作;如考虑患者有器质性疾病,在进行现场处理如低血糖患者给予补充糖后,要及时到医院针对引起意识不清的病因进行治疗。
4、意识不清的诊疗流程图
全科医生在接诊意识不清为主要症状的患者时,可参考相应流程图进行接诊和处置,见图3。

图3 意识不清诊疗流程图

人点赞

人收藏

打赏















 010-82736610
010-82736610
 股票代码: 872612
股票代码: 872612
 京公网安备 11010802020745号
京公网安备 11010802020745号










