


《糖尿病神经病变诊治专家共识(2021年版)》要点汇编
糖尿病神经病变是糖尿病最常见的慢性并发症,约50%的糖尿病患者最终会发生DSPN。中华医学会糖尿病学分会神经并发症学组制定了《糖尿病神经病变诊治专家共识(2021年版)》,对当前糖尿病神经病变的流行病学、病因及发病机制、分型、筛查手段、诊断标准、治疗方法和预后进行了系统阐述。
糖尿病神经病变是糖尿病最常见的慢性并发症,但是当前对于其重视程度不足,筛查率、诊断率和治疗率均较低,诊治也需更加规范。鉴于此,中华医学会糖尿病学分会神经并发症学组制定了《糖尿病神经病变诊治专家共识(2021年版)》(以下简称《共识》),对当前糖尿病神经病变的流行病学、病因及发病机制、分型、筛查手段、诊断标准、治疗方法和预后进行了系统阐述。
本文回顾糖尿病神经病变的发展历程,汇编《共识》中的要点提示,旨在给临床医师传递最前沿最便于接收的医学信息。
一、糖尿病神经变的发展历程
尽管人类对糖尿病的认识可追溯到公元前1500年,但对于糖尿病神经病变的认识可能仅有百余年。如下图所示:
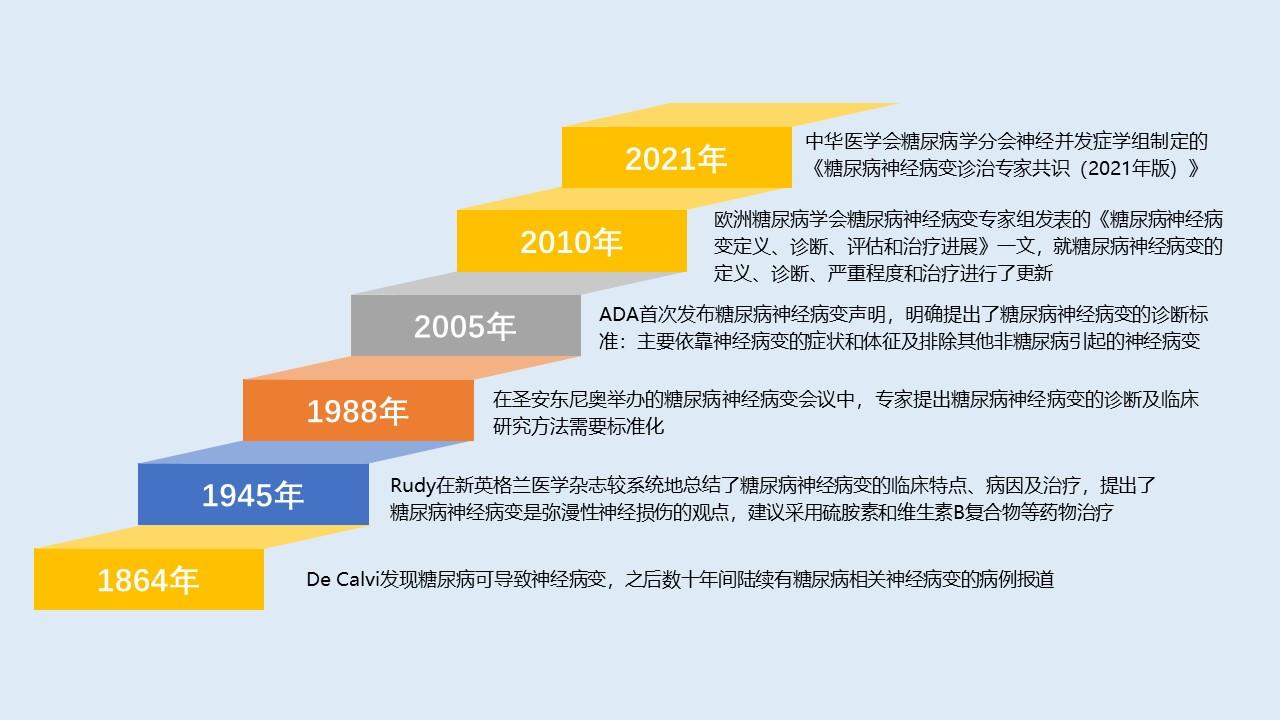
图 1 糖尿病神经病变的发展历程
二、糖尿病神经病变的现况
1.流行病学
糖尿病神经病变是1型糖尿病(T1DM)和2型糖尿病(T2DM)最为常见的慢性并发症,常见类型为远端对称多发性神经病变(distal symmetric polyneuropathy,DSPN)和自主神经病变,约50%的糖尿病患者最终会发生DSPN。国外一项25年的队列研究显示,通过临床诊断的DSPN患病率约为45%,然而当采用更敏感的神经传导测定法诊断时,DSPN患病率则增加至60%~75%。此外,DSPN在糖尿病前即可发生。一项关于糖尿病神经病变的全国多中心研究发现,我国DSPN患病率为53%。中国台湾地区人权研究报道的T2DM患者DSPN患病率为21.3%。目前关于自主神经病变的流行病学研究资料较少,一项纳入2048例糖尿病患者的研究发现,中国人群心脏自主神经病变(CAN)在T1DM和T2DM患者中的患病率分别为61.6%和62.6%。
2.病因和发病机制
尽管从20世纪学者们就开始探索高血糖导致神经病变的具体机制,但至今仍未完全阐明。目前认为糖尿病神经病变的发生是多种代谢因素共同作用的结果,包括高血糖、脂代谢紊乱以及胰岛素缺乏或抵抗引起的胰岛素信号通路异常。目前研究的热点主要集中于氧化应激、慢性低度炎症状态和线粒体功能障碍等。

图2 糖尿病神经病变的发病机制
3.分型
糖尿病神经病变分为弥漫性神经病变、单神经病变、神经根或神经丛病变。而弥漫性神经病变又分为DSPN和自主神经病变。具体的分型详情见下图:

注:小纤维神经病变是一类主要累及小直径薄髓Aδ神经纤维和无髓C类神经纤维的周围神经病变,大神经纤维不受累;疼痛、感觉异常和(或)自主神经功能障碍是该类疾病最典型的临床表现。大纤维神经病变是一类主要累及大直径有髓神经纤维(Aα/β纤维),而小神经纤维不受累的周围神经病变;可表现为运动功能障碍和(或)触摸觉、振动觉、位置觉等感觉功能障碍,神经电生理检查提示运动或感觉神经传导异常。混合纤维神经病变指同时累及大小神经纤维的周围神经病变。
图3 糖尿病神经病变的分型
除糖尿病神经病变外,糖尿病患者还容易合并非糖尿病神经性病变,包括压力性麻痹、慢性炎症性脱髓鞘性多发性神经病变、神经根神经病变及治疗导致的急性痛性SFN(通常由胰岛素治疗导致血糖下降过快所致),应注意鉴别。
4.筛查与诊断
要点提示:
(1)T2DM患者在确诊时、T1DM患者在确诊后5年均应接受关于DSPN的筛查,此后至少每年接受 一次筛查。(B)
(2)应将有周围神经病变症状的糖尿病前期患者纳入筛查范围内。(B)
(3)评估应包括详细的病史采集,温度觉、针刺觉测试(小纤维神经功能),以及128Hz音叉振动觉测试(大纤维神经功能)。所有患者每年都应进行10g单纤维尼龙丝检查,以评估是否存在足部溃疡及截肢的风险。(B)
(4)在临床表现不典型、诊断不明或疑有其他病因时,建议患者于神经内科专科就诊,或进行神经电生理检查评估。非典型临床表现包括:运动症状重于感觉症状,病情快速进展,病变呈非对称性。(B)
自主神经病变
要点提示:
(1)应对有微血管病变和神经并发症的糖尿病患者进行心脏自主神经病变(CAN)的症状和体征的评估。(E)
(2)出现CAN的症状或体征时,应排除其他可能导致CAN症状的共病或药物影响。(E)
(3)对于无症状低血糖的患者,应进行CAN症状或体征的评估。(C)
胃肠道自主神经病变
要点提示:
(1)对有糖尿病神经病变、糖尿病视网膜病变和(或)糖尿病肾病的患者应进行胃轻瘫的评估,需要评估上述患者是否存在非预期的血糖波动、进食后的早期饱腹感、腹胀以及恶心呕吐等症状。(C)
(2)在进行专门的胃轻瘫测试之前,需要排除其他已知的改变胃排空的原因,如使用阿片类药物,或胰高糖素样肽-1受体激动剂以及器质性病变造成的胃排出道梗阻等,后者需要特殊的检查。(C)
(3)胃轻瘫评估可用如下方法:进食可消化的固体食物后4h内,每隔15min用进行闪烁显像扫描检查,以评估胃排空;或者进行13C‐辛酸呼气试验。(B)
泌尿生殖道自主神经病变
要点提示:
(1)针对糖尿病患者应每年询问患者的性欲以及达到和维持勃起的能力,以筛查是否存在男性勃起功能障碍。(C)
(2)针对反复尿路感染的糖尿病患者应评估是否存在诸如夜尿症、性交时疼痛等症状,以筛查是否存在下尿路刺激症状和女性性功能障碍等其他形式的糖尿病神经病变。(E)
5.预防和治疗
糖尿病神经病变危害巨大,严重影响患者的生活质量,并且也是糖尿病足最重要的危险因素。早期积极控制血糖和合理的生活方式对于防治糖尿病神经病变至关重要,但目前尚未有充分证据证明具有预防价值的药物。
要点提示:
(1)T1DM患者尽早积极控制血糖以预防或延缓DSPN及CAN的发生发展。(A)
(2)T2DM患者应积极控制血糖以预防和延缓DSPN的发生发展。(B)
(3)对于病情较晚期、有多种危险因素和共病的T2DM患者,单一强化血糖控制对预防DSPN的效果有限,目标应为以患者为中心的综合管理。(B)
(4)针对有多种危险因素的T2DM患者应制定综合管理的血糖控制目标以预防CAN发生发展。(C)
(5)在糖尿病前期、代谢综合征以及T2DM患者中,推荐生活方式干预用于预防DSPN的发生。(B)
(6)可以考虑改变生活方式以改善糖尿病前期患者的CAN。(C)
痛性DSPN的治疗
要点提示:
(1)治疗糖尿病神经病理性疼痛,应考虑首先选用普瑞巴林或度洛西汀。(A)
(2)考虑到患者的社会经济情况、共患病和潜在的药物相互作用,加巴喷丁也可以作为一种有效的初始治疗药物。(B)
(3)三环类抗抑郁药也可有效减轻糖尿病患者的神经病理性疼痛,但其具有较高的发生严重不良反应的风险,故应谨慎使用。(B)
(4)鉴于成瘾和其他并发症的高风险,阿片类药物,包括他喷他多和曲马多,不推荐作为治疗DSPN相关疼痛的一线或二线药物。(E)
6.预后
目前,由于缺乏关于糖尿病神经病变预后的大样本、长期的观察研究,没有以糖尿病神经病变作为首要终点的大型降糖干预治疗的研究,而且以往糖尿病神经病变的评估方法差异很大,因此糖尿病神经病变的预后缺乏统一认识。对CAN自然病程的研究也提示,CAN随着病程、年龄、血糖控制不佳而不断进展。
参考文献
【1】中华医学会糖尿病学分会神经并发症学组.糖尿病神经病变诊治专家共识(2021年版)[J] .中华糖尿病杂志, 2021, 13(6):540-557.
【2】鹿斌, 李益明. 立足临床,紧跟前沿:糖尿病神经病变的现状与展望 [J] . 中华糖尿病杂志, 2021, 13(7) : 653-656. DOI: 10.3760/cma.j.cn115791-20210607-00315.
不感兴趣
看过了
取消

人点赞

人收藏

打赏
不感兴趣
看过了
取消






您已认证成功,可享专属会员优惠,买1年送3个月!
开通会员,资料、课程、直播、报告等海量内容免费看!

打赏作者
认可我就打赏我~
1元 5元 10元 20元 50元 其它
打赏作者
认可我就打赏我~
扫描二维码
立即打赏给Ta吧!
温馨提示:仅支持微信支付!
已收到您的咨询诉求 我们会尽快联系您
