


ADA强调|血糖水平与糖尿病发展息息相关
糖尿病目前已成为我国的常见病,根据国际糖尿病联盟统计数据,2017年中国是世界第一大糖尿病患者国,全球约有4.25亿成人患糖尿病,其中中国糖尿病患者达1.14亿人。对于糖尿病患者而言,测血糖是每天必不可少的事情。对此,2020年美国糖尿病学会(ADA)更新的糖尿病诊疗标准中,也对连续血糖监测(CGM)部分进行了重要新推荐,这预示着糖尿病血糖监测将步入新阶段。
一、葡萄糖水平对血管疾病的影响
近日,Diabetes Care杂志发表“Impact of Glucose Level on Micro- and Macrovascular Disease in the General Population: A Mendelian Randomization Study”文章,通过孟德尔随机研究分析了葡萄糖水平对普通人群微血管和大血管疾病的影响。

研究评估普通人群的高血糖水平,是否与视网膜病变、神经病、肾病、慢性肾脏疾病(CKD)、外周动脉疾病(PAD)以及心肌梗塞的风险有因果关系。
高血糖水平和多种疾病风险的关系

图注:在基线时无糖尿病的个体中,视网膜病、周围神经病、糖尿病性肾病、PAD和MI的观察性前瞻性风险与增加随机血浆葡萄糖(p-葡萄糖)的功能有关。从基线之前发生事件或血糖水平低于4.0 mmol / L(n = 2,103)的个体被排除在分析之外。(∆%:平均葡萄糖水平的百分比差异)
遗传性高血糖水平和疾病风险
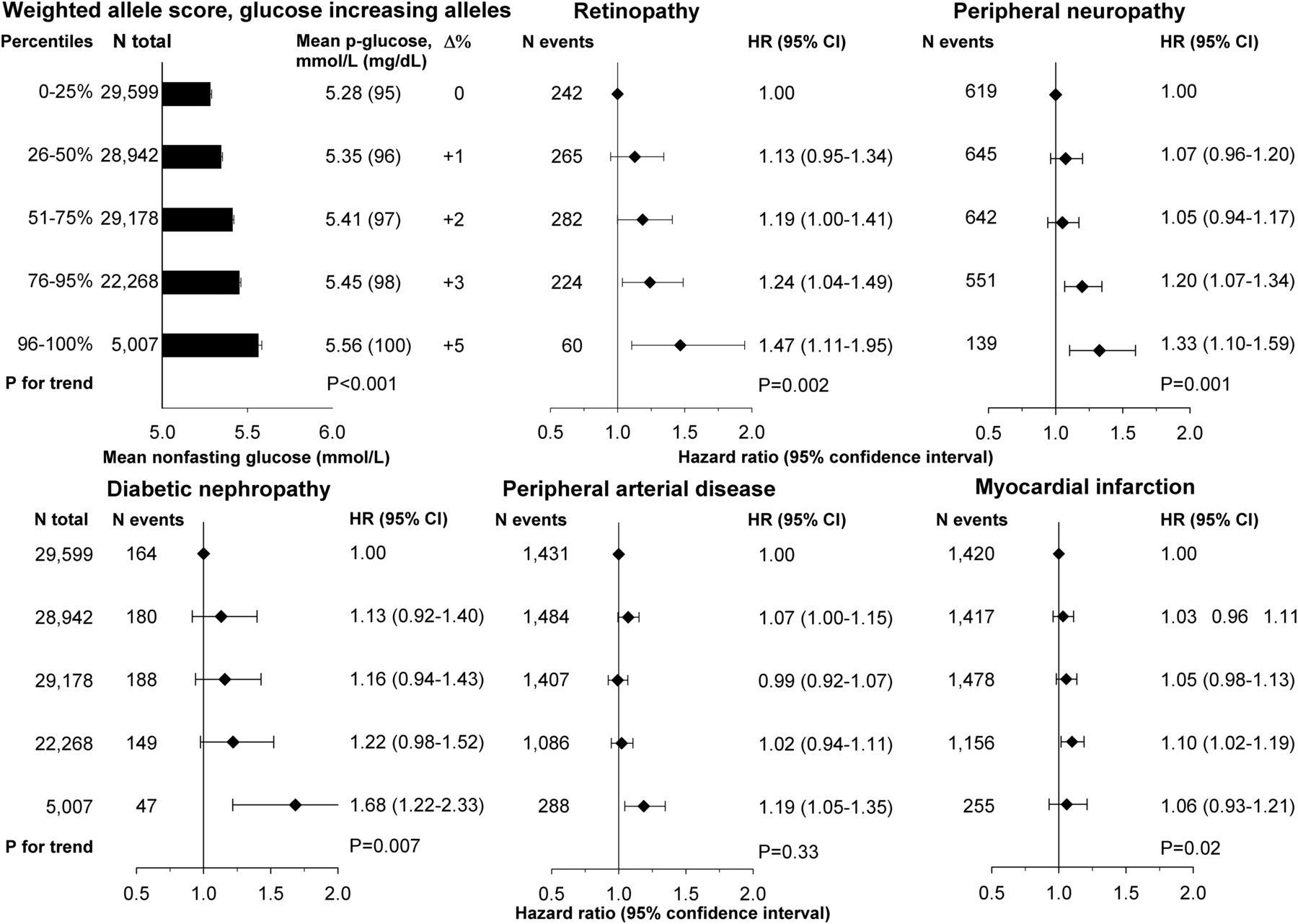
图注:平均随机血浆葡萄糖(p-葡萄糖)水平与加权等位基因评分类别有关,而视网膜病变、周围神经病变、糖尿病性肾病、PAD和MI的前瞻性风险与等位基因评分有关(按评分增加类别)。MI的风险被包括为遗传工具的阳性对照。(∆%:平均葡萄糖水平的百分比差异)
研究结果表明,高葡萄糖水平与所有疾病终点的风险逐步更高相关,正常范围内的葡萄糖水平也被观察到存在高风险。这是由于升高的葡萄糖水平本身与微血管疾病的发病机制具有因果关系,低于糖尿病临界值的情况也是如此。低于糖尿病临界值的血糖水平升高是微血管疾病的重要危险因素。这与一般对2型糖尿病自然病史的理解是一致的,即在达到糖尿病阈值之前数年开始,β细胞功能下降和相对胰岛素缺乏症不断增加的连续过程,导致葡萄糖的持续增加。
机理研究表明,高血糖症引起的代谢变化以及胰岛素抵抗和游离脂肪酸的增加,是由于动脉内皮细胞氧化应激的增加、高级糖基化终产物的形成、LDL、载脂蛋白以及凝血因子多种因素,共同导致了血管收缩、炎症和血栓的形成。因此糖尿病患者需要进行连续血糖监测(CGM),并筛查视网膜病变、神经病变、糖尿病肾病,以及肥胖、高脂血症和高血压等其他危险因素。
二、糖尿病医学诊疗标准指南CGM部分更新
2020 ADA指南明确指出,HbA1c难以反映血糖波动及低血糖信息,最好联合使用SMBG或CGM和HbA1c来评估血糖控制情况。
1. 糖化血红蛋白(A1C)测定
(1)达到治疗目标(和稳定血糖控制)的患者,每年至少进行两次A1C测定。
(2)治疗方案改变或者血糖未达标的患者,应该每季度都测定A1C。
(3)A1C的即时测定(POCT)为更及时的改变治疗方案提供了机会。
2. 血糖评估
具有可视化提示(如动态葡萄糖曲线[AGP])的标准化单页血糖报告,应被视为所有CGM设备的标准打印输出样本。让患者使用CGM时,需要进行有力的糖尿病教育、培训和支持,以达到最佳的持续血糖监测实施和持续使用。使用CGM设备的人,需要能够进行血糖自我监测,以在读数与症状不符时,能够校准仪器。
如果使用得当,连续性实时葡萄糖监测(RTCGM)与胰岛素治疗相结合,对于未达到血糖目标、有未察觉的低血糖和/或低血糖发作的1型糖尿病成年人,是降低A1C水平和/或减少低血糖状况的有用工具。
如果使用得当,间歇扫描式连续动态血糖监测(ICGM)与胰岛素治疗相结合,对于未达到血糖目标、有未察觉的低血糖和/或低血糖发作的1型糖尿病成年人,是降低A1C水平和/或减少低血糖状况的有用工具

血糖在目标范围内的时间(TIR)与微血管并发症的风险相关,是临床试验可接受的终点,可用于血糖控制的评估。此外,时间低于目标(<70和<54 mg/dL[3.9和3.0 mmol/L])和时间高于目标(>180 mg/dL [10.0 mmol/L]是对治疗方案再次评估的有用参数。
3. 糖化血红蛋白(A1C)目标
(1)对于很多非妊娠的成人患者,合理的A1C目标是<7%(53mmol/mol)。
(2)在不引起明显低血糖或其他治疗副作用的情况下,根据医生的判断和患者的偏好,较低的A1C水平(例如<6.5%)是可以接受的。
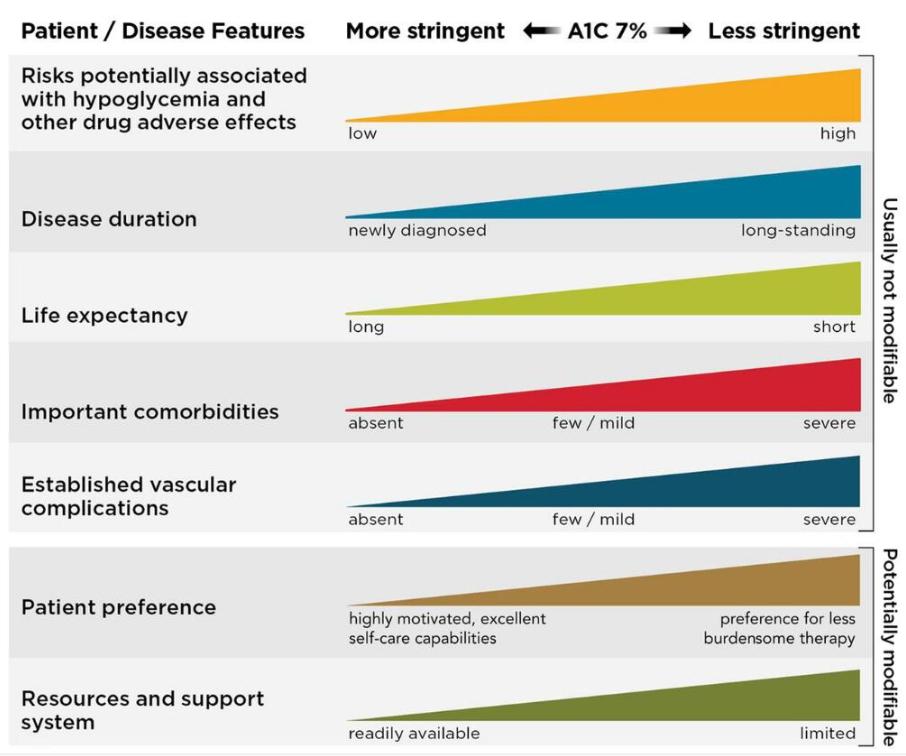
决定最佳A1C目标的患者和疾病因素
4. 对于存在低血糖风险的患者,要注意症状性和无症状性低血糖的情况。
(1)对无症状低血糖或一次或多次发作的3级低血糖症者应加强相关教育并重新评估治疗方案。
(2)伴无症状低血糖的胰岛素治疗患者,发生3级低血糖事件或原因不明的2级低血糖事件的患者,应该提高其血糖控制目标,至少在几周内严格避免低血糖,以便部分逆转无症状性低血糖并降低未来发生低血糖的风险。
(3)认知功能低下或认知衰退的患者,临床医生、患者和护理人员要提高对低血糖症的警惕性,并对患者进行持续的认知功能评估。
(4)胰岛素治疗的患者,如有未察觉的低血糖症,出现过一次3级低血糖,或不明原因2级低血糖,应建议放宽血糖目标,至少数周内避免再次发生低血糖,从而部分逆转未察觉的低血糖症,降低未来发生低血糖的风险。
不感兴趣
看过了
取消

人点赞

人收藏

打赏
不感兴趣
看过了
取消






您已认证成功,可享专属会员优惠,买1年送3个月!
开通会员,资料、课程、直播、报告等海量内容免费看!

打赏作者
认可我就打赏我~
1元 5元 10元 20元 50元 其它
打赏作者
认可我就打赏我~
扫描二维码
立即打赏给Ta吧!
温馨提示:仅支持微信支付!
已收到您的咨询诉求 我们会尽快联系您
